Nicht-alkoholische Fettlebererkrankung
Die nicht-alkoholische Fettlebererkrankung (NAFLD) stellt eine zunehmend häufiger diagnostizierte Erkrankung dar, die 10 bis 24% der Allgemeinbevölkerung betrifft. Sie ist eng verbunden mit dem Auftreten von Übergewicht und einer Insulin-Resistenz, die zum Diabetes mellitus Typ 2 führen kann. In dieser Bevölkerungsgruppe wird die Fettleber sogar bei 50% and 76% der Patienten diagnostiziert. Die prognostisch ungünstigen entzündlichen Veränderungen in der Histologie (mikroskopischen Feingewebsanalyse mit Fettleberhepatitis) finden sich immerhin bei 19% der Übergewichtigen im Vergleich zu lediglich 3% der schlanken Bevölkerung. 15-20% der Patienten mit entzündlichen Veränderungen entwickeln langfristig eine Leberzirrhose mit den bekannten lebensbedrohlichen Komplikationen. Diese epidemiologischen Daten belegen, dass die Fettlebererkrankung in den westlichen Industrienationen mindestens so häufig auftritt wie die chronische Virushepatitis und ein bedeutsames sozioökonomisches Problem darstellt.
Therapie der nicht-alkoholischen Fettlebererkrankung
Entsprechend den Ursächlichkeiten der Erkrankungen stellen eine Ernährungsumstellung zur Gewichtsreduktion und die Optimierung der Diabetes-Behandlung eine elementare Grundlage der Therapie der Fettlebererkrankung dar. Darüber hinaus existiert derzeit kein eindeutiger Standard in der medikamentösen Therapie der nicht-alkoholischen Fettlebererkrankung. Insulinsensitizer wie z.B. Metformin verbessern zwar temporär die Laborwerte und die Histologie der Patienten, bringen aber leider keinen langfristigen Benefit über das erste Therapiejahr hinaus und sind mit einem kardiovaskulären Risiko behaftet. Für eine Therapie mit Vitamin E konnte dagegen über zwei Jahre Therapie ein positiver Effekt auf Laborwerte und Histologie bei 43% der behandelten Patienten (vs. 19% in der Placebogruppe) gezeigt werden. Jedoch ist Vitamin E durch eine fraglich erhöhte Sterblichkeit bei hochdosierter Einnahme in die Diskussion geraten. Operativer Eingriffe zur Gewichtsreduktion sind bei Versagen aller anderen Maßnahmen indiziert.
Die Suche nach effektiven Alternativbehandlungen der Fettlebererkrankung ohne Erhöhung der kardiovaskulären Risiken geht auch in Zukunft weiter. Aufgrund günstiger Effekte auf den Stoffwechsel allgemein sowie fibrose- und entzündungshemmender Eigenschaften speziell in der Leber ist Vitamin D ein erfolgversprechender Therapieansatz mit möglichen pathophysiologischen Vorteilen für Patienten mit Fettleber, Typ 2 Diabetes und metabolischem Syndrom (Abbildung 1). Derzeit läuft hierzu eine multizentrische Studie der Schweizer Lebergesellschaft (siehe auch klinische Forschung), um den Therapieffekt bei Patienten mit Fettleberhepatitis genauer zu untersuchen.
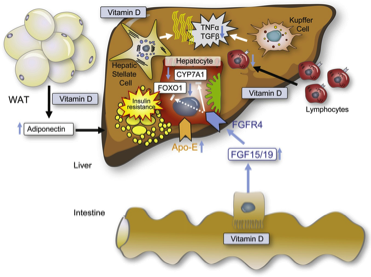 Abbildung 1: Positive Effekte von Vitamin D auf die Fettlebererkrankung. Fibrose- und entzündungshemmende Eigenschaften wurden auch bei anderen chronischen Lebererkrankungen wir der Virushepatitis C nachgewiesen (aus Geier J Hepatol 2011).
Abbildung 1: Positive Effekte von Vitamin D auf die Fettlebererkrankung. Fibrose- und entzündungshemmende Eigenschaften wurden auch bei anderen chronischen Lebererkrankungen wir der Virushepatitis C nachgewiesen (aus Geier J Hepatol 2011).
Alkoholische Fettlebererkrankung
Die alkoholische Fettlebererkankung ist die häufigste Organmanifestation bei Alkoholkrankheit und eine weitverbreitetes Gesellschaftsproblem. Man unterscheidet im wesentlichen zwei Krankheitssituationen, die akute alkoholische Fettleberhepatitis (ASH, alkoholische Steatohepatitis) und die chronische Alkoholschädigung mit Entwicklung einer Leberfibrose (Vernarbung) oder Zirrhose. Alkohol schädigt die Leber vor allem durch die Toxizität von Azetaldehyd, dem wichtigsten Abbauprodukt in der Leber. Zusätzlich führt der Alkohol auch zu einer Störung der Darmwandbarriere mit vermehrter Durchlässigkeit für Bakterien und deren Bestandteile, die zu einer Aktivierung von Entzündungsprozessen in der Leber beitragen.
Die langfristige Alkoholschädigung der Leber hängt im Wesentlichen von der Menge des konsumierten Alkohols ab, wobei die Grenze eines „sicheren“ Konsums individuell sehr verschieden ist. Generell liegt diese Grenze bei Frauen aufgrund einer geringeren Enzymaktivität in der Leber deutlich niedriger. Als Faustregel gilt für Frauen etwa 10-20 Gramm Alkohol pro Tag (ca. 0,5 Liter Bier oder 0,25 Liter Wein) und für Männer 20-40 Gramm Alkohol pro Tag (ca. 1 Liter Bier oder 0,5 Liter Wein) als Grenzwert, ab dem mit langfristigen Schäden gerechnet werden muss, individuell kann dieser aber auch darunter liegen (Quelle: Becker et al Hepatology 1996). Bei Vorliegen einer begleitenden weiteren Lebererkrankung (z.B. einer Virushepatitis) sind auch geringe Mengen Alkohol ausgesprochen ungünstig und es gilt eine klare Empfehlung zur vollständigen Abstinenz.
Therapie der alkoholischen Fettlebererkrankung
In der Behandlung der Alkoholkrankheit sind die psychotherapeutische Suchttherapie, die Ernährungstherapie und eine begleitende hepatologische Behandlung von Komplikationen der Lebererkankung etabliert. Zentrales Ziel der Behandlung ist die Beendigung des schädlichen Alkoholkonsums, da andere medikamentöse Therapiemöglichkeiten nicht bestehen. Lediglich für ausgewählte schwerstkranke Patienten mit akuter Alkoholhepatitis werden gegenwärtig Glukokortikoide (Kortison) zur Behandlung eingesetzt, wobei dem therapeutischen Nutzen hier auch nicht unerhebliche Risiken gegenüberstehen.